季懋欣醫師
情人節隔日,在放腫學會的月會有一節低劑量放療應用的演講。
理論來說,放射治療是局部療法;第四期的癌症,治療以全身性的化療,免疫,標靶為主。
但是在門診,時不是會會看到經歷多重治療後,仍然轉移病人求診。
某些個案對著全肝/肺加上一些劑量,配合正在使用的化療/免疫或是熱療,是能穩住疾病的!!
放射線在低劑量,細胞反而死更多!?
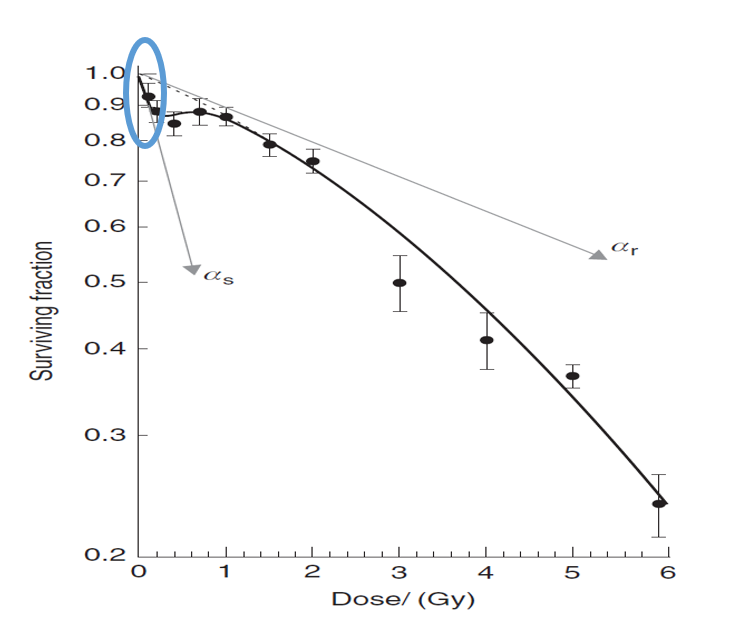
Int J Radiat Biol 75: 847–55 (1999)
這是放射生物課本的一張經典圖片。X軸代表劑量,Y軸代表存活百分比。
一開始的斜率是最陡的,表示死很多細胞(藍圈),中間經過緩坡,再度陡峭。
這就有點詭譎了,為什麼低劑量反而死得多?
詳細機轉仍然不明。較合理的推定是在極低劑量,細胞受到的傷害沒有辦法被身體接受,所以細胞死亡數較稍高一點劑量多。
至於第三段斜率波,是我們最常進行治療的劑量範圍。
低劑量放射的用處?
經過不少細胞或是動物實驗證實。
- 劑量從 0.005 – 2Gy,都被報導過夠增加治療效果。
- 低劑量放射增加細胞凋亡(apoptosis)數目與增強免疫力。
- 低劑量放射能夠增加自身體攻擊型免疫細胞: Tcell/NK cell /M1型巨噬細胞的表現量。
- 減少免疫抑制行細胞數目: 如 Treg/M2 型巨噬細胞。
若是將我們臨床在用的劑量放射與低劑量放射併用,又如何呢?
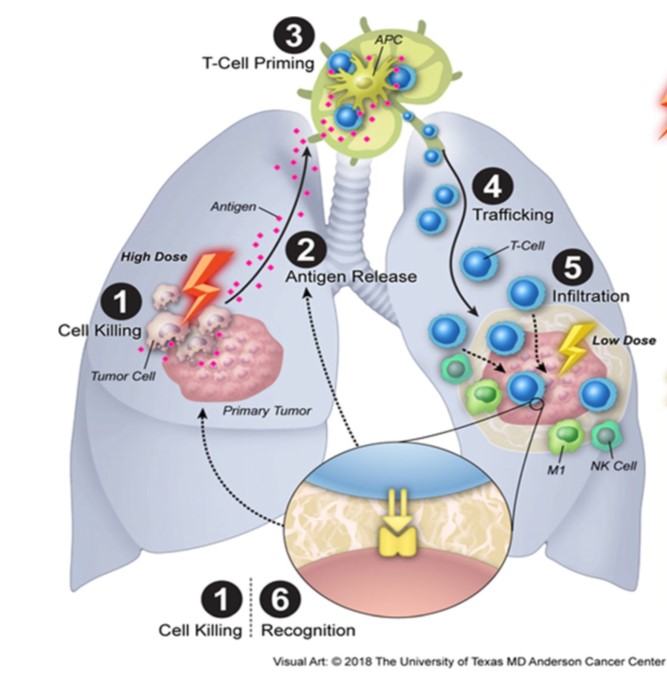
高劑量的放射線(圖1),殺死癌細胞釋出腫瘤抗原(2)。釋出的抗原到淋巴結被辨認再”教育”,促使淋巴細胞成熟(3)。能夠辨認癌症抗原的的淋巴球在體內循環(4)。
低劑量放射,進一步促進Tcell/NK cell/M1 macrophage活化,在轉移病灶產生對抗的能力(5)。
若一切照劇本走,這種治療有如注射”疫苗”一般,能夠讓身體辯任腫瘤這個”外來物質”,把”敵人”清除掉(6)。
劑量不高,我們卻觀察到長期存活!
目前在臨床,低劑量放射主要應用於轉移淋巴癌的緩和治療,或是小兒科癌症(如Ewing sarcoma)的全肺照射。至於成人的固體腫瘤,目前仍在臨床試驗階段,僅有少數的案例報導。
分享兩位病人:
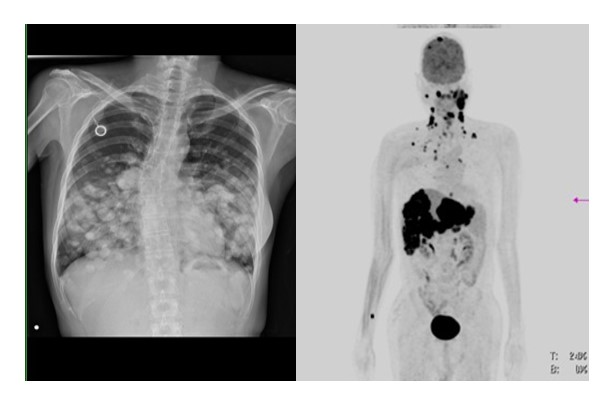
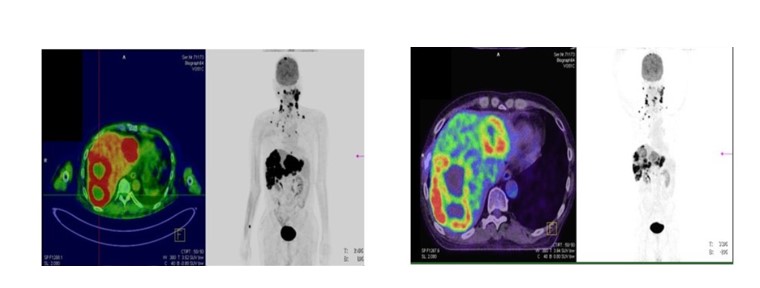
多發性肝轉移的喉癌病人,從2011起經歷過手術,放射治療。疾病在2014年轉移,他接受多線的免疫治療/化療,仍然沒辦法壓制住癌細胞(左圖)。PET掃描看到的黑點瀰漫全身,整個肝超過60%都是腫瘤。
在進行低劑量的全肝照射後,兩個月後的追蹤PET看到肝轉移明顯縮小(右圖)。病人目前繼續接受免疫治療,還維持著一定的整體生活品質。
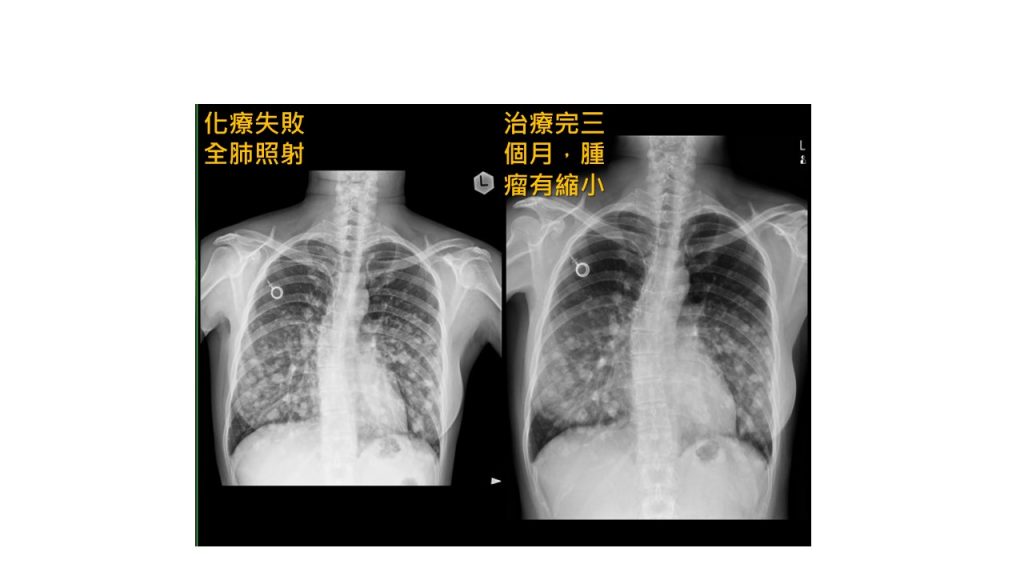
肝癌多發肺轉移病人,在多重化療/標靶藥物仍然控制不住的狀態進行全肺照射(左圖)。在三個月後的X光,發現白點(腫瘤)明顯比較散,數量看起來也有減少。病人之後繼續接受治療,進行全肺照射到離世,超過兩年時間。
低劑量放射
- 經驗證實是安全的,就算是多處轉移病人,也不至於有太大副作用。
- 低劑量放射能夠增加攻擊型: CD8+, IFN-r, M1 巨噬細胞表現量
- 低劑量放射能夠抑制抑制型: M2巨噬細胞數目
- 低劑量 + 高劑量的照射可能可以增加全身性免疫反應,達到治療轉移癌症的目的
這是一個最好的年代,我們有粒子治療/免疫藥物/電熱療/標靶治療;
這也是一個最差的年代,最好的科技在很多病人身上依然束手無策,希望之火漸漸熄掉。