新光醫院腫瘤治療科 季懋欣醫師
轉移性癌以全身性化療/標靶/免疫治療為主。放射治療(RT)或手術屬於局部治療,在轉移癌症的角色主要是為了緩解不適的症狀。
想想病人在發現罹癌,就有>十公分的子宮頸瘤正在泌泌出血,CT一做之後就發現轉移。化療一陣子之後,原發腫瘤還剩下三公分,原發腫瘤不應該處理嗎?
隨著化療/標靶以及免疫治療藥物的問世,病人生存期延長,生活品質也跟著提升。
各大癌別紛紛發現,轉移性癌症,除藥物再加上放療可以增加控制與存活率。
我不適合開刀,就不該照嗎?
健保給付藥物非常昂貴,對”大本營”放射可以拉長使用時間
標靶藥物針對蛋白有突變或某種表現特別高的分子作用,抑制癌細胞生長。有標靶藥物可用的四期肺癌,平均存活已經超出兩年。然而經數月至年的標靶藥物治療,較敏感的癌症株被殺掉剩下較難殺族群。假以時日,這個”不受控制”的族群將佔多數,慢慢轉貝城抗藥的癌症株。
放射治療,針對腫瘤的大本營”轟炸”:
- 放射線作用於腫瘤DNA片段。比起用藥,更有效縮小具抗藥基因的腫瘤,延長藥物使用期限。
- 經濟層面: 一個月數萬元的藥物,只要變大健保很可能不再給付。當使用標靶藥縮小速度變緩,建議加上放射確保腫瘤能被穩定控制,繼續申請藥物
轉移性鼻咽癌進行放療,持續免疫治療達到有品質的長期存活
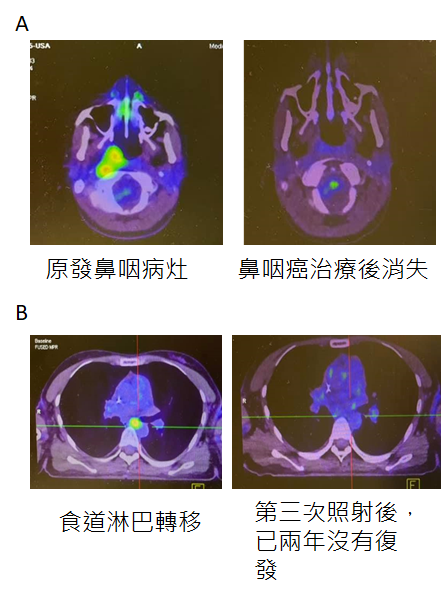
一位年輕小姐從初診到今年將近六年半。原發鼻咽癌治療完之後,肺部與時到附近的淋巴轉移。在前三年竟然就進行了三次放療療程。
第一次是標準鼻咽癌治療,第二,第三次是肺與食道轉移的病灶治療。因為是轉移病灶,在第三次照射後,也持續近兩年的免疫+熱治療。下圖追蹤PET證實沒有復發跡象,EBV病毒的DNA(鼻咽癌指標之一)也維持完美的0。最棒的是這些年維持著沒得挑剔的生活品質。
轉移鼻咽癌,子宮頸癌,肺癌,攝護腺癌已經證實加上放療能更增加疾病控制
與單純只做化療比較,化療+放射在各常見癌症能有效減少原發發病灶體積。
要縮小”腫瘤大本營”,不需太高劑量。但,這些劑量就足夠增加疾病控制。近幾年轉移的鼻咽癌,肺癌(小細胞與非小細胞),攝護腺癌,子宮頸癌,都被觀察到除了化療,加上放射在第轉移癌症也能延長20 -30%生存時間。更重要的這個延長到的時限是有非常好的生活品質的!
臨床指引,慢慢將放療加進轉移癌症的治療中
在2016於JCO發表,針對轉移性攝護腺癌的研究。除了標準賀爾蒙治療外,原發攝護腺加上放療,可大幅增加病人的存活期(平均55 vs 37個月)。衛福部這兩年也因此取消,不鼓勵轉移攝護腺癌進行”攝護腺放療”的評鑑指標!!

JCO 34, no. 24 (August 20, 2016) 2835-2842.
在最新版本的NCCN治療指引,放療已經被寫進四期鼻咽癌治療選項內
2020年底在JAMA發表的轉移性鼻咽癌臨床試驗也看到相似結果。除了一直化療,有針對原發鼻咽癌病灶給予根治性劑量的病人,明顯延長生存期。差別很明顯,兩年存活率分別為76% vs 55%。
全身性治療藥物越好,局部放療越顯得重要
這是一個魚幫水,水幫魚的概念。從前沒有好的藥物,病人存活期很短,放療看不出其效果;現在有很棒的藥物,生存期延長了,這時候局部治療重要性才得以彰顯出來。
2020/6月,JCO亦發布收錄各種轉移性病人的研究。除了全身性治療,只要病人不是瀰漫性轉移,都會針對腫瘤精準進行放射手術。結果不出意外,加上放療組別,在各個評估指標都大勝不照射組。
& 無復發時間(B),都是有照射的組別顯著較優
JCO 38, no. 25 (September 01, 2020) 2830-2838.