季懋欣醫師
門診跟病人講到要做放療,最常出現的反應除了腦袋一片空白;第二多的:” 就照光,然後會掉頭髮的那個吧!!”
hmm…對一半。除非照射部位是大腦,不然是不會掉髮的。病人大概跟化療混在一起了吧….
放射治療是一種”局部治療”,就像手術一樣,病人感到不適的部位是治療的位置;不一樣的是是利用”輻射”能量的累積來打斷腫瘤細胞DNA,進而消滅它。腫瘤是慢慢變小,在凋零過程中,癌症抗原也比較容易釋放出來。
如何將局部”免疫性的死亡”,化成全身的免疫力是近年學界研究的當紅炸子雞題目。
門診常常聽到的問題
Q1:電療怎麼”電”??感覺很痛…
這是個名字上的誤解。放射治療,放療,或俗稱的”電療”,其實都是同樣的東西。台語稱照X光為”照電光”,所以才暱稱”電療”,但這不代表真的要”電”你。和X光相同,若是看到,聞到,感覺到什麼才真的是怪怪的….放療基本原理是透過高能量放射線(X光)集中在腫瘤上面,破壞掉癌細胞的DNA,透過劑量的累積來毀掉癌細胞!!
放療是透過物理方式(游離輻射)來治療,而生物對於”物理方式”的抵抗力是遠低於”化學”。這也是放療能成功治療的一個原因。
Q2: 放療完身上有輻射嗎??要不要離家人遠點?
不會的!!人體不會儲存輻射能量,治療完是不會帶有劑量的。覺得劑量會黏在身上,”輻射”傷害到家人。這絕對是錯誤觀念!!
在控制室按下按鈕產生的高能量X光,腫瘤吸收大部分,殘餘散射能量就在鉛門前被擋住了!!只要在鉛門外,就是背景輻射,不會受到輻射傷害。
ps: 如此高能量若是會散出去,可就沒有人敢做放射師或放療醫師囉!!
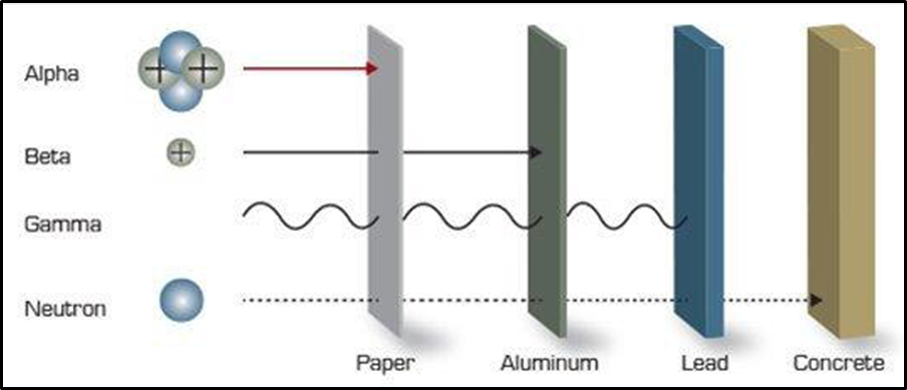
更高能量的粒子治療,要靠水泥來擋中子了
https://nanografi.com/blog
Q3:”切除”比”放療”聽起來更徹底,為什麼還要照射?
幾乎所有人都認為「透過手術切除腫瘤復發機率是最低。」;然而術後仍復發的案例,還是天天上演著。
“看不到,不代表都沒有了”,一公分的腫瘤有10的9次方(10億)顆細胞;<0.5cm,基本上肉眼很難看到,影像報告也常常都認為是沒有問題的。然而若手術拿掉了99%的癌細胞,體內其實殘存將近1000萬個癌細胞。假以時日,必定”春風吹又生”,想要斷根就要在高風險病人加上術後放療,殺光剩餘細胞。
高風險通常指: 手術邊緣未清乾淨(沒開徹底),原發腫瘤很大 (術後亦有殘留),很多淋巴結被侵犯(表示腫瘤已經是二,三期,準備轉移),淋巴位包膜外浸潤(ECE,準備轉移的前兆)。
Q4: 我不想開刀,直接做放射,可以嗎?
癌症的生長位置,手術會不會破壞性太大,術後生活品質如何,病人的身體狀況如何,都是評估能否手術的一個依據。不適合開刀的早期癌症,當然可以用放射來治療!
- 喉癌的標準治療術式是全喉切除。試想第一期喉癌的病人聽到這個噩耗,保證”昏倒”。放射治療提供最佳的器官保留方法。第一期喉癌的治癒率,有九成以上。若還是復發?那只好手術了….
- 第一期淋巴癌,證實是低惡度得(如濾泡性淋巴癌)。放射治療就是治癒性的療法,是不需要開刀的!!
- 鼻咽癌,標準治療就是同步化放療,能夠精準消滅掉病灶。
- 早期肺癌(1 cm),病人不適合開刀。放射手術可以像打靶一樣,消滅病灶。
- 早期肝癌,若是評估無法手術或是栓塞,燒灼,放療是治療首選。
- 早期攝護腺癌,選擇手術或是放療,控制率都有八成以上。
- 還有好多…..不勝枚舉
不容易開刀的位置,不能麻醉,放療是治癒疾病的首選;
想器官保留??放射治療提供了一個機會。至於全程使用照射,術前照或是術後照,都需要與主治醫師討論了!
Q5 已經是第四期癌症,放療還有用嗎?
在一般的印象中,第四期是放療介入的時機。骨頭轉移疼痛,照骨頭;腦袋轉移會頭痛,照腦部病灶;肺腫瘤壓迫到大血管造成呼吸困難;放射治療都可以快速緩解症狀。
這種作法叫做緩解性放療(palliaitve radiotherapy)。末期病人,應該沒法治好了,但在有限生命週期內,盡量維持著良好生活品質,讓病人能夠有尊嚴地度過最後一段時光。
隨著”增強免疫力”的概念發展,轉移性癌症除了全身性藥物,加上有用的局部治療,已經很多證據指出是有助於癌症控制的。
- 轉移病灶不超過三個的非小細胞肺癌,除了標靶或化療,再加上局部放療是可以有比較好的疾病控制的。
- 轉移性攝護腺癌,除了賀爾蒙藥物以外,加放射治療能夠增加病人的存活。
- 轉移性鼻咽癌,除了化療,對鼻咽腫瘤照射,能大大加強疾病控制。
- 轉移性子宮頸癌,在化療之外加上放射治療,除了能夠緩解疼痛或是出血症狀,也能夠增加疾病控制時間。
越來越多臨床試驗,越來越多癌別,再進行相似的試驗設計都有看到差不多的結果。甚至曾接受過放療的病人,之後做免疫治療,成功機會也更大!

https://innovateuk.blog.gov.uk/2016/05/09/meet-our-customers-immunid/
醫學進步,不該是發展新的來完全取代掉舊的。如何新舊併存,混搭治療,”老藥新用”才是病人之福
Q6:和手術、化療相比,放療的副作用更大??
這幾年的臨床經驗,放射治療應該是病人最能忍受的標準治療選擇。現在的放療多採用較先進技術(IGRT/VMAT),或使用粒子治療。目標是準確定位、精準照射,降低副作用。在數週的療程中醫師也會根據病人情況,在合理範圍內加減劑量(腫瘤控制率)或是在赴駔用太嚴重時先讓病人暫時休息。當然,千萬不要忽略各式各樣輔助藥物的功效了!!
放療不可怕!!
放療,在早期的癌症就可以開始用了
- 早期癌症:鼻咽,口咽,喉嚨,肺,淋巴,肝病灶可以直接用放射治癒;
- 中晚期疾病,在術後加上放療可以降低復發機會;
- 術前進行放化療,待腫瘤縮小後,有機會保留器官;
- 四期癌症,轉移部位不多者:放射治療來輔助化療或免疫治療可以拉長控制期;
- 在末期病人,放療也能夠快速緩解病人症狀,維持良好的生活品質;
- 進行骨髓移殖,或小兒癌脊髓腔擴散,全骨髓照射好進行移植手術;
- 少數良性疾病,如反覆復發蟹足腫,高甲狀腺眼凸症,加上一點劑量都可以拉長整體控制時間!!
放射治療和手術與化療(包含標靶,免疫)為三大癌症治療手段。罹癌者終其一生一半以上會接受放射治療,但病人對他的了解是少之又少。
謠言止於正知”,上面列了些門診很常被提到的似是而非的觀念。
放射因為無色無味,但在治療一陣子卻可能產生不適。人類因為不可視的事物感到懼怕是正常的,唯有了解正在做的事情,才能接受,奮力一拚。
